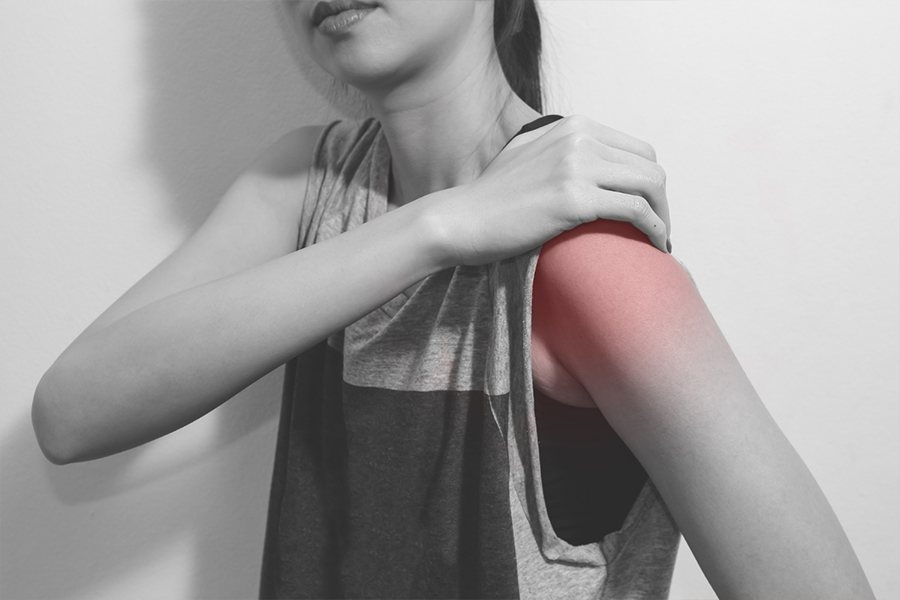
La spalla congelata è generalmente un dolore subdolo, che in gergo medico è chiamata Capsulite Adesiva. È una condizione patologica caratterizzata da un’importante perdita di mobilità attiva e passiva della spalla.
Le cause
Non si conosce una causa univoca, ma è considerata una patologia legata ad un processo infiammatorio con conseguente formazione di aderenze tra capsula articolare e collo anatomico dell’omero. Nello specifico la capsula articolare è un manicotto di tessuto connettivo denso, che si inserisce tra i segmenti ossei in connessione rivestendo completamente l’articolazione gleno-omerale della spalla.
Le tipologie di spalla congelata
In base ai meccanismi patologici si distingue la spalla congelata in: Capsulite Adesiva Primaria e Capsulite Adesiva Secondaria.
Capsulite Adesiva primaria (idiopatica)
Questa è caratterizzata da un esordio spontaneo, spesso graduale, nell’arco di qualche settimana. È generalmente unilaterale, anche se spesso tende a presentarsi anche all’altro arto dopo alcuni anni. Colpisce maggiormente le donne, in età compresa tra i 45 ed i 60 anni. Non esiste quindi un meccanismo patologico chiaro, ben definito. Generalmente le persone accusano un dolore al braccio destro o sinistro, improvviso, che lentamente va ad aumentare nei giorni successivi al primo episodio. Il paziente prende nei primi giorni antinfiammatori, che danno un sollievo temporaneo, ma al termine del loro effetto, il dolore tende a tornare tale e quale. Con il passare del tempo l’azione dell’antinfiammatorio tende a diminuire, e soprattutto la notte diventa un incubo. Il dolore comunque è presente durante tutto il movimento, che piano piano si riduce, a pochi gradi.
Capsulite Adesiva Secondaria
In questo caso abbiamo un tipo di spalla congelata imputabile a svariate cause generalmente note (esiti di frattura dell’arto superiore), traumi distorsivi e distrattivi, o traumi diretti sulla spalla. Generalmente viene interessato il braccio dominante, e la prognosi è migliore tanto più è precoce la diagnosi (a differenza della capsulite adesiva primaria).
Quando si verifica
Come già detto, le cause della spalla congelata non sono pienamente comprese, e le teorie sono svariate. La spalla congelata si verifica più spesso nelle persone che soffrono di diabete in una percentuale compresa tra il 10% – 20% di quelli affetti dalla patologia. Tale aumento del rischio non è chiaro e soprattutto l’associazione tra le due patologie. Possono verificarsi spalle congelate anche in persone affette dalle malattie della tiroide, dal morbo di Parkinson e patologie cardiache.
Gli stadi di sviluppo
Clinicamente possiamo distinguere tre stadi della spalla congelata:
- Fase di congelamento della spalla: può durare dai 2 ai 9 mesi, ed è caratterizzata da dolore ingravescente, diffuso alla spalla, e limitazione del movimento dovuta al dolore progressivo. I sintomi di questa fase sono dolore alla spalla che può estendersi fino al braccio. È la fase che quasi tutti i pazienti tendono a minimizzare, in quanto si sottovaluta la problematica e si spera possa “passare da sola”. Se affrontata prontamente, mediante Fisioterapia, tale fase si riesce a bloccare, ma se sottovalutata, l’esito sarà quasi sempre molto severo.
- Fase della rigidità: dura dai 4 ai 12 mesi, ed è caratterizzata da un’importante limitazione articolare con perdita, soprattutto, dell’abduzione (alzata laterale del braccio), dell’extra rotazione e soprattutto dell’intra-rotazione.
- Fase di scongelamento: è molto variabile la durata, ed è caratterizzata da un recupero graduale del movimento articolare. Tale fase si ottiene esclusivamente mediante fisioterapia e terapia antalgica.
La diagnosi
La diagnosi di Spalla Congelata, è sostanzialmente clinica, e prevede due fasi: la Visita Ortopedica e gli Esami Radiografici.
Visita Ortopedica: il medico, ascolta i sintomi, e procede ad una valutazione funzionale muovendo la spalla nei piani di movimento, apprezzando il grado di dolore, e soprattutto la limitazione articolare. In tale visita, vengono anche provati alcuni test ortopedici, per escludere una Capsulite secondaria a lesioni muscolari o tendinee, il cui dolore può innescare un’impotenza funzionale.
Esami Radiografici: Vengono generalmente prescritte delle Rx per evidenziare problematiche a carico dell’osso come artrosi, o la presenza di calcificazioni articolari. Possono essere integrate alle rx, l’ecografia, e la risonanza magnetica, per mettere in risalto un’eventuale infiammazione dei tessuti, la presenza di liquido articolare in eccesso, e soprattutto per scoprire se è presente una lesione tendinea.
L’unione di queste due analisi, aiuta lo specialista a fare diagnosi di Spalla congelata/capsulite adesiva!
Il trattamento della spalla congelata
Per quanto riguarda il trattamento, prima si inizia a riabilitare una spalla congelata e meno sarà complicata la cura. Infatti ogni giorno vediamo persone con dolore al braccio o dolore alla spalla che tendono a sottovalutare il loro problema e dopo qualche settimana o mese addirittura, si trovano con una spalla bloccata, dolente, che fa male ad ogni minimo movimento.
Se dopo una settimana il dolore non passa da solo, o neanche grazie a qualche normale antinfiammatorio, credo che sia il minimo pensare di rivolgersi ad un professionista per capire il motivo di tale dolore.
La fisioterapia, è la cura della spalla congelata, ed è volta soprattutto all’inizio a ridurre la sintomatologia dolorosa e contestualmente recuperare l’articolarità della spalla. Tale intervento deve tenere in considerazione, le motivazioni che hanno determinato l’instaurarsi della patologia, e soprattutto, la tipologia del paziente.
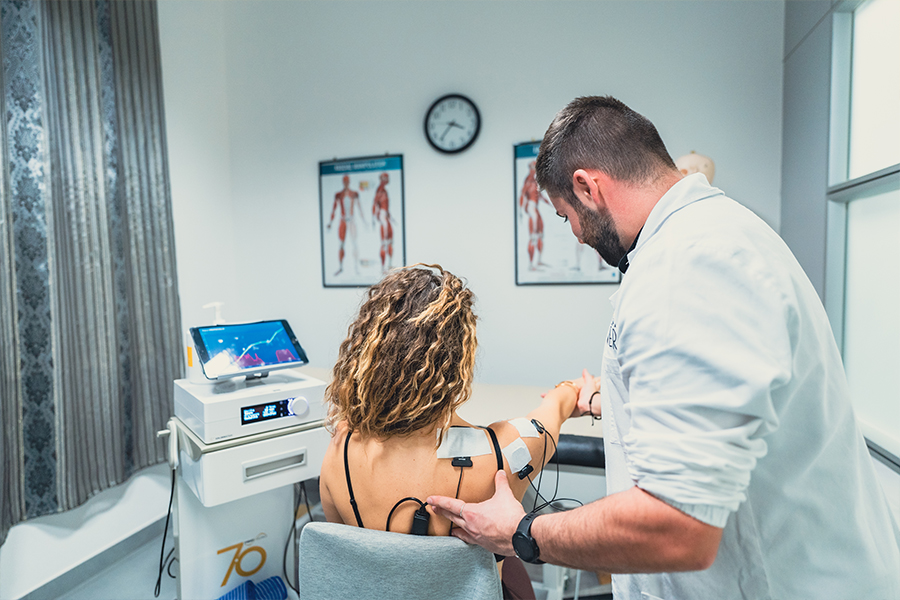
Nella fase dolorosa della spalla congelata, prevale la terapia medica con farmaci analgesici ed antinfiammatori, sotto il controllo medico, ed è di grande aiuto la fisioterapia mediante terapie fisiche specifiche come la Tecarterapia o il Laser che agiscono sul dolore e innescano un processo riparativo molto importante, propedeutico proprio per iniziare la seconda fase, volta al recupero articolare. In questa situazione, generalmente è buona norma sfruttare 3-4 sedute, esclusivamente con terapie antalgiche, e subito dopo procedere con la riabilitazione della spalla.
Nella fase della rigidità, in cui il dolore è attenuato, viene invece proposto un programma riabilitativo molto più articolato. È bene ricordare che il soggetto non sente molto dolore a riposo, ma avverte molto dolore alla spalla durante il movimento e, soprattutto, quando passivamente la spalla viene mossa e portata in massima trazione.
Questa fase è molto delicata, e la mano sapiente di un fisioterapista esperto, fa la differenza. Infatti la fisioterapia, deve riuscire a recuperare grado dopo grado la spalla, rispettando un limite accettabile di dolore, che ricordiamo è sempre presente. È praticamente impossibile recuperare una spalla congelata, senza provocare del dolore al paziente. Non è buona norma, esagerare con la mobilizzazione passiva o con gli esercizi, in quanto uno stress eccessivo potrebbe portare alla comparsa di nuovi dolori, e nuova infiammazione.
Le sedute prevedono sempre una prima fase di terapia manuale fisioterapica, che comprende esercizi di mobilizzazione e rinforzo, oltre all’utilizzo della Manipolazione Fasciale, la quale permette di rimuovere tensioni e favorire il corretto scorrimento muscolo-articolare della spalla, e una seconda fase antalgica per continuare a togliere infiammazione, ed evitare che proprio la fisioterapia possa a sua volta compromettere un tessuto ancora molto sofferente.
La riabilitazione
La parte riabilitativa di questa patologia, che riguarda gli esercizi, prevede:
- Esercizi pendolari;
- Esercizi di rinforzo muscolare, nei limiti imposti dell’articolarità recuperata, innanzitutto nell’elevazione anteriore (aumentando gradualmente la resistenza, prima in posizione supina, poi seduta), e successivamente in extrarotazione ed intrarotazione.
Man mano che si ottengono progressi, gli esercizi vanno rivisti, potenziati, nelle serie e nei carichi, cercando di inquadrare anche il paziente e le attività che svolgerà nella vita reale. Tali sequenze devono essere integrate con esercizi propriocettivi, per rieducare la spalla a varie sollecitazioni.
In molti casi la riabilitazione viene sospesa non appena si raggiungono i 150° di elevazione anteriore, i 45° di extrarotazione ed una intrarotazione che consenta alla mano di raggiungere il livello dorsale d12. Seppur per una vita normale, tali escursioni articolari sono sufficienti a svolgere la maggior parte delle attività, lasciare una spalla non completa, la espone al rischio di recidive, e ad un allungamento dei tempi di recupero.
Una spalla colpita da questa patologia, e soprattutto in una percentuale del 20%, può colpire l’arto controlaterale, con pari grado di infiammazione. Proprio per queste motivazioni, il paziente dovrebbe sempre porre attenzione ad eventuali dolori o limitazioni, soprattutto in fase iniziale, per non ricadere nei vecchi errori.
Nella pratica clinica risulta di grande aiuto il lavoro congiunto di fisioterapista ed ortopedico, nella cura della spalla congelata. Infatti, il trattamento risulta più tollerabile se durante la riabilitazione, si associa un ciclo di infiltrazioni di cortisone o acido ialuronico. Infatti l’azione del cortisone e dell’acido ialuronico facilita la riduzione dell’infiammazione della capsula e riduce il dolore, permettendo al fisioterapista di eseguire il suo trattamento con maggiore incisività.
La via chirurgica è da prendere in considerazione solo nei casi in cui si è fallito con il trattamento fisioterapico, durato almeno 6 mesi. Pensare di operare una capsulite per accorciare i tempi della fisioterapia è sbagliato e controproducente, in quanto subito dopo l’intervento, si dovrà di nuovo sottoporre il paziente a riabilitazione per molti mesi, per cui, risulta inutile esporsi a tale intervento, quando magari il fisioterapista riuscirebbe comunque a risolvere la vostra problematica.